Туберкулез и ВИЧ часто связаны между собой. Туберкулезом называется хроническое воспалительное заболевание легких, вызванное микобактериями и возникающее на фоне снижения иммунитета.
Данная патология часто развивается вторично у больных СПИДом.
Особенностями такого туберкулеза являются злокачественное течение и склонность к быстрому прогрессированию с развитием легочной недостаточности.
Факторами риска одновременного возникновения туберкулеза и ВИЧ-инфекции являются:
- Курение, алкогольная зависимость, наркомания.
- Заражение микобактериями возможно при тесном контакте с больным активной формой туберкулеза (во время поцелуев). Инфицирование вирусом иммунодефицита происходит половым и парентеральным способом (при постановке татуировок, использовании одного шприца несколькими людьми при введении наркотических средств).
- Снижение иммунитета (способствует проникновению вирусов и бактерий в организм).
- Контакт с биологическими жидкостями больных (кровью, мокротой, слюной).
Риск заражения вирусом иммунодефицита повышается при повреждении кожи и слизистых (трещинах, ссадинах, ранах).
Некоторые люди инфицируются при переливании компонентов крови и использовании нестерильных медицинских инструментов.
Восприимчивость к ВИЧ высока.
Туберкулезная инфекция чаще развивается как осложнение ВИЧ, когда снижается количество лимфоцитов и организм перестает бороться с инфекцией. Это происходит на 4Б стадии, т.е. через 7-10 лет с момента заражения ВИЧ. Туберкулезная инфекция вызвана активизацией дремлющей инфекции или повторным контактом с микобактериями.
Особенности течения болезни знает не каждый. Первые клинические проявления во многом зависят от уровня в крови клеток CD4 и сопутствующей патологии. Чаще всего болезнь протекает в инфильтративной или генерализованной форме. Для туберкулеза на фоне ВИЧ-инфекции у взрослых характерны следующие клинические признаки:
- Общая слабость.
- Недомогание.
- Снижение аппетита.
- Снижение умственной и физической работоспособности.
- Сильная потливость преимущественно в ночное время суток.
- Постоянная или интермиттирующая (изменяющаяся в течение суток) лихорадка. Реже температура остается субфебрильной.
- Периодический кашель с отхождением гнойной мокроты.
- Боль в груди и боку на стороне поражения (чаще односторонняя).
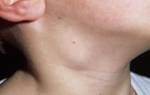
- Увеличение лимфатических узлов (шейных, паховых, подмышечных).
- Прогрессирующее снижение массы тела.
- Нарушение стула по типу диареи.
- Кровохарканье. Возникает вследствие распада тканей и повреждения сосудов.
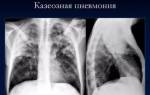
Если развился генерализованный туберкулез при ВИЧ-инфекции, то наблюдаются высокая температура, диспепсия (нарушение пищеварения), головная и мышечная боли, хрипы, одышка, цианоз кожных покровов, рвота и головокружение. На фоне распространения микобактерий (диссеминации) могут поражаться кишечник, кожа, органы зрения, кости, суставы, оболочки мозга и мочеполовые органы.
У мужчин иногда развивается туберкулез яичка.
Он проявляется уплотнением семенника, слабым болевым синдромом, покраснением мошонки и дискомфортом при половых контактах. При ВИЧ-ассоциированном туберкулезе почек появляются опоясывающие боли, примесь крови в моче и отеки. При вовлечении в процесс кожи на теле появляются высыпания в виде пустул (гнойничков), папул (узелков) или везикул (пузырьков), шрамы и грубые рубцы.
Симптомы туберкулеза в случае высокого уровня лимфоцитов в организме могут быть скудными. Наряду с признаками ВИЧ-инфекции и туберкулеза нередко наблюдаются проявления других болезней (саркомы Капоши, кандидоза, лейкоплакии, герпеса). Особенностью туберкулеза легких при ВИЧ является меньшая эффективность антибактериальной терапии.
При подозрении на СПИД и туберкулез необходимо обратиться к врачу и сдать анализы. Может понадобиться консультация фтизиатра, инфекциониста и терапевта. Для постановки диагноза потребуются:
- Общие клинические анализы крови и мочи. Анализ крови при туберкулезе показывает умеренный лейкоцитоз (повышение количества лейкоцитов), нейтрофилез, ускорение СОЭ и сдвиг формулы влево.
- Анализ крови на антитела к вирусу иммунодефицита человека методом ИФА.
- Иммуноблотинг.
- Полимеразная цепная реакция. Выявляет геном возбудителя.
- Определение количества клеток CD4. В норме их более 600.
- Рентгенография. Выявляет признаки гранулематозного воспаления легких в виде теней.
- КТ или МРТ.
- Исследование мокроты на микобактерии.
- Диаскинтест.
- Проба Манту.
Полностью вылечить человека от ВИЧ-инфекции невозможно. Терапия при сочетанном диагнозе (туберкулезе и ВИЧ) должна быть комплексной. Она включает в себя:
- Прием лекарственных препаратов.
- Изменение образа жизни (отказ от курения, правильное питание, отказ от алкоголя и наркотических средств).
- Физиопроцедуры.
- Дыхательную гимнастику. Эффективна при дыхательной недостаточности.
Лечение туберкулеза лимфоузлов у ВИЧ-инфицированных не отличается от таковой у ВИЧ-отрицательных. Возможно лишь увеличение частоты побочных эффектов.
Основу терапии ВИЧ, гепатита, туберкулеза составляет прием медикаментов. При диссеминированной и других формах заболевания назначаются следующие антибиотики:
- Стрептомицин-КМП. Препарат из группы аминогликозидов, выпускаемый в форме порошка для получения раствора для внутримышечных инъекций.
- Рифампицин (Римпин, Фарбутин, Макокс). Действует бактерицидно (вызывающая туберкулез палочка Коха погибает).
- Изониазид (Изониазида). Противотуберкулезный препарат 1 линии, применяемый перорально (внутрь).
- Этамбутол (Екокс). Препарат 2 линии, оказывающий бактериостатическое действие.
- Пиразинамид (Пизина). Противотуберкулезное средство 1 линии. Выпускается в форме таблеток.
- Фтивазид.
- Канамицин.
- Комбинированные противотуберкулезные лекарства (Рифакомб, Ломекомб, Тубавит, Фтизоэтам). Они содержат от 2 до 5 антибиотиков, что повышает эффективность лечения.
Важная информация: Кавернозный туберкулез легких (каверна)
При лечении туберкулеза должны соблюдаться следующие правила:
- Курс терапии должен длиться 3-6 месяцев.
- Одновременно используется сразу 3-4 антибиотика.
- Предпочтение отдается препаратам 1 линии.
- При неэффективности лекарств 1 ряда используются антибиотики 2 линии.
- При тяжелых формах болезни с деструкцией и нагноением тканей лекарства рекомендуется вводить инъекционно.
- В случае активного выделения бактерий больных госпитализируют в противотуберкулезный диспансер.
- При назначении лекарств учитывают противопоказания.
- В случае выявления лекарственной устойчивости микобактерий в лечение вносятся коррективы.
При проведении химиопрофилактики туберкулеза у ВИЧ-инфицированных применяются Изониазид (противопоказан при судорожных припадках, эпилепсии, атеросклерозе, полиомиелите, дисфункции почек и печени, индивидуальной непереносимости), Рифабутин (не назначается во время беременности и лактации) и Рифампицин (противопоказан при гепатите, тяжелой почечной недостаточности, желтухе и непереносимости). В схему профилактического лечения часто включают пиридоксин (витамин B6). Химиопрофилактика требуется в случае выявления неактивной формы туберкулеза.
ВИЧ-инфекция лечится противовирусными средствами. К ним относятся:
- Ингибиторы фермента протеазы. В эту группу входят Саквинавир-ТЛ, Интерфакс, Ритонавир-100, Ретвисет, Ринвир, Лирасепт). Эти лекарства нарушают образование зрелых вирусных частиц, затрудняя инфицирование тканей и замедляя прогрессирование ВИЧ-инфекции.
- Ингибиторы обратной транскриптазы нуклеозидной природы (наиболее востребованные антиретровирусные средства). В эту группу входят Диданозин, Фадинозин, Видекс, Зидовудин, Азимитем, Виро-Зет, Зидо-Эйч, Ламивудин, Амивирен, Эпивир, Ставудин, Веро-Ставудин, Стаг, Зерит, Актастав, Абакавир, Зиаген, Олитид и Абакавир-ABC. Эти медикаменты нарушают рост вирусной ДНК.
- Ингибиторы обратной транскриптазы ненуклеозидной природы (Невирапин, Невирпин).
Клинические рекомендации по лечению ВИЧ включают пожизненный прием противовирусных средств.
Уход за больными туберкулезом на фоне ВИЧ-инфекции предполагает:
- Полноценное и сбалансированное питание. В ежедневном меню должны быть овощи, фрукты, зелень, белок и натуральные соки. Это позволяет повысить иммунитет.
- Тщательный контроль за правильностью и своевременностью приема медикаментов.
- Смену постельного и нательного белья (при постельном режиме).
- Обеспечение доступа свежего воздуха (проветривание помещения).
- Оказание психологической помощи.
- Контроль показателей функций жизненно-важных органов (частоты сердцебиения, частоты дыхания, артериального давления).
- Дезинфекцию посуды и предметов личного пользования больного активной формой туберкулеза.
- Сбор мокроты в плевательницу.
- Поддержание оптимального веса.
Принципы ухода за больными должны знать близкие родственники больного и средний медицинский персонал лечебного учреждения.
Профилактика туберкулеза у ВИЧ-инфицированных включает:
- Своевременное обращение к врачу. При положительных анализах на ВИЧ и просто при подозрении на заболевание нужно обращаться к врачу-инфекционисту. Имеются анонимные центры борьбы со СПИДом, куда можно обратиться, позвонив по телефону.
- Незамедлительное лечение заболевания на ранних стадиях. Позволяет сильно замедлить болезнь и вести человеку практически полноценную жизнь.
- Ведение здорового образа жизни (отказ от спиртных напитков, наркотических средств, сигарет, кальянов).
- Лечение имеющейся хронической бронхолегочной патологии (пневмокониозов, бронхита).
- Занятие спортом.
- Ограничение контакта с больными туберкулезом. Микобактерии передаются через воздух и контактно-бытовым путем, поэтому нужно отказаться от бесед, поцелуев и совместного проживания с больными, пользоваться индивидуальной посудой и не пользоваться чужими зубными щетками.
С целью предупреждения туберкулеза у ВИЧ-инфицированных рекомендуется регулярно проходить плановое обследование. включающее общие клинические анализы (сдаем кровь) и рентгенографию.
При одновременном наличии у человека ВИЧ-инфекции и туберкулеза возможны следующие последствия:
- Хроническая дыхательная недостаточность. Проявляется одышкой, бледностью кожи и цианозом.
- Легочное кровотечение.
- Развитие оппортунистических инфекций (они развиваются вторично на фоне иммунодефицита). В эту группу входят саркома Капоши, микозы, пневмоцистная пневмония, криптококковый менингит, токсоплазмоз, цитомегаловирусная инфекция, герпес, лейкоплакия, гистоплазмоз, криптоспоридиоз, папилломавирусная инфекция).
- Кахексия (истощение). У таких больных резко снижается масса тела.
- Неврологические нарушения.
- Задержка физического и умственного развития (у детей).
- Астенический синдром.
- Легочные осложнения (пневмоторакс, ателектаз, цирроз, образование каверн, образование свищей, фиброз).
- Сердечная недостаточность.
Инвалидность при туберкулезе легких у ВИЧ-инфицированных – частое явление.
Сколько проживет человек, не сможет сказать даже самый опытный врач. Средняя продолжительность жизни у ВИЧ-инфицированных составляет около 10-12 лет. На прогноз влияют следующие факторы:
- образ жизни человека;
- уровень лимфоцитов;
- сопутствующая патология жизненно важных органов (сердца, почек, легких, печени);
- своевременность обращения к врачу и лечения;
- соблюдение рекомендаций врача;
- форма туберкулеза (наиболее опасны генерализованная, диссеминированная и кавернозно-фибринозная).
Если своевременно и в полном объеме лечить турбович, то можно продлить человеку жизнь на 20-30 лет. Одновременно с ВИЧ и туберкулезом вместе живут пациенты недолго в случае игнорирования симптомов и самолечения.
Вам также может быть интересно: ( 1 оценка, среднее 5 из 5 )
Источник: https://ProTuberkulez.info/vidy/vich.html
Вирус иммунодефицита человека и туберкулёз входят в число наиболее страшных и опасных заболеваний.
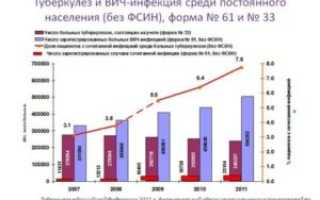
В совокупности эти патологии могут нанести большой, а иногда непоправимый урон всему организму. По статистике каждый год 10–15% населения с ВИЧ-инфекцией заражаются туберкулёзом.
ontakte
Odnoklassniki
Иммунная система ВИЧ-инфицированного человека очень ослаблена, поэтому его организм больше других подвержен различным заболеваниям, в том числе и туберкулезу.
Известно, что туберкулёзная палочка может на протяжении долгих лет находиться в спящем состоянии, но как только появляются благоприятные условия, например, ВИЧ, начинает стремительно размножаться. Туберкулёз в сочетании с ВИЧ опасен тем, что поражает не только лёгкие, но и другие органы.

Самым критичным для пациента является сочетание двух диагнозов – туберкулез и СПИД. Обычно при заражении палочкой Коха на стадии СПИД поражаются не легкие, а лимфоузлы, кости, сердце и другие органы.
Вылечить такой комплекс болезней практически невозможно, становится сложным даже поддержание физической активности и нормальной жизнедеятельности пациента.
Продолжительности жизни в таком случае сокращается до нескольких месяцев.
Обычно для лечения туберкулеза у ВИЧ-инфицированных пациентов применяются те же схемы, что и для ВИЧ-отрицательных. Разница состоит в том, что у больных с сочетанными диагнозами чаще и более выражено проявляются побочные эффекты лекарственных средств.
Сопутствующие патологии (особенно кандидозы органов ЖКТ и гепатиты) препятствуют лечению в полном объеме: из-за нарушенной функции печени и почек препараты плохо «усваиваются» организмом. Одновременный прием многих токсических лекарств плохо переносится пациентами, поэтому в первую очередь лечат чахотку (как более быстро развивающееся заболевание, нежели ВИЧ).
После стабилизации состояния пациента или достижения ремиссии по туберкулезу, продолжают анти-ВИЧ-терапию.
Высокий процент смертности при туберкулезе и ВИЧ обычно связан не с малоэффективностью противотуберкулезной или антиретровирусной терапии, а с тяжелым течением всех сопутствующих диагнозов при ВИЧ.
Профилактика туберкулеза среди ВИЧ-инфицированных больных имеет огромное значение. Можно выделить несколько ключевых направлений:
- Самым лучшим и результативным методом профилактики является своевременное и грамотное лечение ВИЧ: при поддержании CD4-лимфоцитов на высоком уровне снижается риск заражения туберкулезом, так как иммунная система еще в силах противостоять заболеванию.
- Исключение контакта с больными туберкулезом, что подразумевает изменение образа жизни – отказ от наркотиков, смена круга общения, соблюдение назначений врача и режима.
- Профилактические осмотры и обследования.
- Если у ВИЧ-инфицированных больных выявлена неактивная стадия болезни (латентное инфицирование палочкой Коха), то обязательна химиопрофилактика туберкулеза.
Соблюдение несложных мер и своевременное обращение к врачу может избавить пациента от тяжелых последствий ВИЧ-ассоциированного туберкулеза и значительно увеличить продолжительность и качество жизни.
Особенности протекания ВИЧ ассоциированного туберкулезаСсылка на основную публикацию
Источник: https://aids24.ru/protekanie-bolezni/vich-assotsiirovani-tuberkulez
Поделиться: